La gestione del cheratocono con tendenza esfoliativa all’apice – Case report
Abstract
 Spesso, prima di eseguire un intervento di cheratoplastica per cheratocono, il chirurgo interroga il paziente su un concetto molto semplice: riesce ancora a portare la lente a contatto o no?
Spesso, prima di eseguire un intervento di cheratoplastica per cheratocono, il chirurgo interroga il paziente su un concetto molto semplice: riesce ancora a portare la lente a contatto o no?
Nella contattologia per cheratocono questo dilemma si presenta molto spesso. La sofferenza all’apice rappresenta la situazione più frequente: si ricorre alla lente ibrida, alla piggy back e non si considera quasi mai l’uso di lenti a contatto sclerali o semi-sclerali.
In questo case report si porta come esempio l’applicazione eseguita su di una cornea che presenta un’abrasione ricorrente all’apice, situazione che aveva ormai comportato la sospensione della lente.
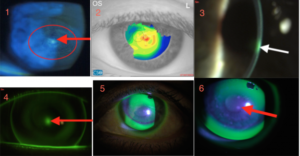
A.M., 42 anni, affetta da cheratocono bilaterale con tendenza all’esfoliazione/abrasione dell’apice corneale in OS da ormai 1 anno (Figura 1. Esfoliazione “a vortice” in area apicale del cono, osservazione con lampada a fessura a luce blu cobalto e fluoresceina).
- Proposta: verificare se con l’uso delle lenti a contatto semi-sclerali si riduce la sofferenza all’apice.
- Materiale e metodo: utilizzo di lenti semi-sclerali a D. 12,80 mm in materiale a Dk elevato. Applicazione eseguita seguendo il classico appoggio a 3 punti (centro – base) cercando di evidenziare l’appoggio alla base per scaricarvi maggior peso applicativo.
- Obiettivo finale: garantire alla persona comfort giornaliero, acutezza visiva e soprattutto rispetto dell’integrità epiteliale all’apice.
- Conclusioni: l’epitelio, a distanza di due mesi dall’inizio dell’uso di queste lenti, dimostra una straordinaria integrità; l’eventualità delle fragilità apicali dovute alla trazione meccanica che le lenti possono eseguire all’apice dei coni è una possibilità concreta e le lenti sclerali o semisclerali possono aiutare a risolvere il problema.
- Parole chiave: lenti a contatto semisclerali, cheratocono, epitelio corneale.
Introduzione
Le lenti a contatto RGP sclerali o semi-sclerali tornano alla ribalta.
La loro applicazione è tuttavia sempre un po’ controversa, anche se trovano diversi ambiti di collocazione: terapeutica, post-cheratoplastica, post chirurgia rifrattiva, cheratocono, cornee offese, situazioni di iper-sensorialità alle comuni lenti RGP, occhio secco1-3.
Occorre comunque evidenziare che la loro applicazione viene spesso vissuta più come un’arte che come una scienza, soprattutto perché i moderni sistemi topografici utilizzati non ne consentono un’oggettivizzazione completa, poiché verificano e misurano solo la parte centrale corneale (circa il 60-80 %), lasciando fuori tutta la parte periferica e sclerale, che deve essere successivamente studiata attraverso un certosino lavoro di analisi dei pattern fluoresceinici e utilizzo di specifici set di prova.
Anche l’innovazione dei materiali ha condizionato lo sviluppo di queste applicazioni.
Negli ultimi anni, per far fronte alle difficoltà di progettazione, si sono sviluppate soluzioni ibride (lenti a contatto centro RGP e periferia morbida) e la disponibilità di materiali RGP ad elevato coefficiente di Dk ha facilitato l’uso di sclerali e semisclerali anche per tutta la giornata. L’utilizzo di queste lenti rimane comunque relegato ad un piccolo ambito clinico, condiviso da professionisti ed Autori, che è quello di un’applicazione di tipo terapeutico.
E’ probabile che l’avvento, in un prossimo futuro, di strumentazioni più sofisticate (Pentacam, Artemis 2, OCT Visante), capaci di offrire immagini tridimensionali di un’area maggiore del segmento esterno (cornea, limbus, sclera), possa permettere una più agevole applicazione di queste lenti, che si possono rivelare molto utili anche in applicazioni “non terapeutiche”.
La tendenza esfoliativa all’apice del cheratocono è una condizione che in contattologia tende sempre ad allarmare il contattologo, il quale, per prassi, per attenzione o per competenze, invia il suo paziente al medico chirurgo oculista per confortare o meno lo stato clinico e istologico del cono. In pratica, per stabilire se lo stato di salute del cono giustifica ancora una lente a contatto o se il chirurgo vede ravvicinata la scelta cheratoplastica.
La punteggiatura epiteliale può però presentarsi anche prima di applicare una lente a contatto e ciò è probabilmente dovuto alla separazione cellulare che avviene all’apice del cono4 in seguito all’elevata curvatura dell’apice e allo stimolo frizione che presenta la palpebra durante il normale ammiccamento. Molto spesso, questo evento avverso si manifesta per l’applicazione non ottimale, precedentemente eseguita5-6-7, di una lente piatta e/o troppo mobile. Molti manuali e clinici consigliano8 di passare a lenti più strette di 0,10 – 0,20 mm sulla curva base, oppure di scegliere soluzioni ibride9 o piggy back10-11.
La letteratura non definisce in modo chiaro se l’esfoliazione dell’apice sia causata dall’applicazione apicale o dall’eccessivo movimento che la lente ha su esso. Un aiuto molto importante per chiarire il tema è venuto dai risultati dello studio CLEK12 che analizza lo stato di “salute” di 871 soggetti cheratoconici, seguiti per otto anni, alcuni dei quali portatori di lenti ad appoggio apicale, mentre altri no. La conclusione è che l’applicazione apicale non può essere considerata responsabile del deterioramento del cheratocono.
L’uso di lenti sclerali o semi-sclerali non è molto diffuso, benché esse rappresentino una scelta quasi obbligata in molti casi13-14-15, quali: cheratoglobo, ectasie marginali elevate, cheratiti neurotrofiche, distrofie corneali.
Negli ultimi anni alcuni laboratori hanno iniziato a produrre lenti di grande diametro per meglio affrontare casi di ipersensiblità oculare, degenerazioni marginali pellucide o di Terrien16. Fra questi:
- S-Limlens (Jack Allen Contact Lenses UK).
- Dyna Intra-limbal (DIL by Lens Dinamics Inc. USA).
- EyCom (Mini scleral lens Australia).
Alcune pubblicazioni enfatizzano le qualità di queste lenti a grande diametro nei casi in cui vi siano cornee molto acute o molto dislocate17.
Materiale e strumentazione
Lampada a fessura ad illuminazione verticale con ingrandimenti da 6x a 40x dotata di sistema di video-acquisizione digitale. Coloranti vitali (fluoresceina) per l’osservazione dei pattern d’appoggio lente-cornea.
Topografo corneale (CSO) con disco di placido a 22 anelli e sistema di lettura a mappa assiale e tangenziale.
Pachimetro ottico HAAG STREIT per lampada a fessura ad illuminazione verticale a collimazione del riflesso delle due superfici corneali (anteriore e posteriore).
Set di lenti semisclerali (Optokontakt KL) a diametro totale 12,80 mm e Rb da 6,50 a 8,10 mm, con step di 0,10. DZO da 8,00 a 9,80 mm.
Metodologia
Confortato dallo studio CLEK e dalla filosofia applicativa di queste nuove lenti semi-sclerali ho accolto l’idea di applicare una lente semisclerale in A.M., affetta da cheratocono bilaterale con tendenza all’esfoliazione/abrasione dell’apice corneale in OS da ormai un anno (Figura 1).
Dal punto di vista topografico, il cheratocono appare di tipo nipple, con una zona apicale elevata e tipica area a punta. In parte, questa ambivalenza apicale è sottolineata da una leggera area fibrotica in area centrale, postuma alle ricorrenti abrasioni (Figura 2. Topografia: immagine a scala cromatica della cornea con evidenza della natura nipple del cheratocono).
A.M. porta lenti a contatto per cheratocono da ormai 10 anni.
Nell’ultimo anno ha iniziato a presentare fastidi all’OS e, dopo vari tentativi, tutti falliti, del suo contattologo di cambiare modello applicativo si è pronunciato a favore di un chirurgo. Il chirurgo, pur condividendo la scelta, ha optato per ulteriori tentativi applicativi, visto che erano soddisfacenti sia lo spessore della cornea interessata, sia lo stato della stessa nella sua profondità.
Alla verifica con pachimetro ottico lo spessore al centro è risultato di 440 micron e, come si evince dalla Figura 3, la qualità della struttura corneale si è dimostrata buona, a parte la dispersione luminosa in area centrale in prossimità dell’area cicatriziale (Figura 3. Osservazione in sezione ottica della cornea con evidenza dell’area centrale cicatriziale).
Osservazione lenti a contatto in uso
Lenti a materiale RGP (Boston XO), geometria evolutiva per cheratocono ellittico-iperbolica; sono state provate le lenti che la signora aveva con sé e con la quale si era trovata bene fino all’anno prima.
L’applicazione appare della tipologia a tre punti e il movimento della lente adeguato (Figura 4. Immagine fluoresceinica con lente RGP applicata su cheratocono. Si nota la sofferenza centrale in prossimità dell’apice).
Nella speranza di ridurre la spinta meccanica di tipo trazionale, ho provato lenti RGP semi-sclerali. Con l’ausilio del set di prova ho cercato di trovare il miglior compromesso d’appoggio verificando i vari sollevamenti delle flange e modificandone i raggi, al fine di mantenere sotto la lente un sollevamento assiale non superiore a 70-90 µm.
La lente iniziale è una lente tipo M semi-sclerale Opto Kontakt K.L. srl: D. 12,80/rb 7,25/Dk 100.
La lente soggettivamente è ben tollerata e il visus raggiunto è di 9/10 (Figura 5. La lente appoggia all’apice del cono e si rileva anche un elevato anello d’appoggio alla sua base, che garantisce lo scarico del peso lente-palpebra).
Manutenzione consigliata: detergente anfotero. Conservante-umettante, risciacquo con soluzione salina e utilizzo di una goccia di integratore lacrimale Jal 0,10% all’inserimento.
I controllo dopo 6 giorni dall’inizio applicazione
La lente è utilizzata da 10 ore consecutive.
Il comfort è molto elevato, la signora non lamenta alcun disagio o sensazione di corpo estraneo. All’osservazione fluoresceinica la lente è ben centrata, il movimento è quasi assente, non appaiono né colorazione fluoresceinica epiteliale, né depositi atipici sulla lente.
II controllo dopo 20 giorni dall’inizio applicazione
La lente è utilizzata da 12 ore consecutive. Come nel primo controllo, la situazione è confortevole e l’epitelio non presenta traccia di colorazione (Figura 6. Si nota che in zona apicale l’area cicatriziale non presenta positività alla fluoresceina, ciò indica che l’epitelio è integro).
III controllo dopo 60 giorni
La situazione si conferma ancora positiva con piena soddisfazione della signora.
Conclusione
La soluzione di un caso di cheratocono con lenti a contatto semisclerali non è certo adattabile alla soluzione di tutti i cheratoconi con apici con tendenza abrasiva.
L’impiego di altre soluzioni, come il piggy back o le lenti ibride, continuerà ad essere, per facilità d’uso del portatore (manualità), e a volte anche dell’applicatore, una soluzione privilegiata.
E’ tuttavia opportuno sottolineare l’aspetto fisiologico della soluzione semisclerale:
- Eliminazione delle lenti morbide che, al di là dei loro costi di gestione, hanno una maggior ritenzione di sostanze inquinanti ambientali (depositi di ogni genere).
- Maggior garanzia di ossigenazione e di metabolismo (ricambio idrico sotto la lente), che un’unica lente riesce a garantire invece di due sovrapposte o unite.
L’avvento di materiali ad elevato valore di trasmissibilità all’ossigeno ha di fatto eliminato i rischi di ipossia corneale che ostacolavano l’impiego di lenti sclerali e semisclerali, che hanno dato ottimi risultati nella storia dei coni difficili. Pullum e Buckley (1997)18 rilevano un successo del 53% su coni in cui erano fallite tutte le altre lenti “standard” per cheratocono.
E’ certo che il caso presentato non può indurre a pensare che tutti i casi di cheratocono con apice “delicato” si possano o si debbano affrontare con lenti semi-sclerali; può comunque rappresentare un riferimento in più nel bagaglio professionale di un contattologo che oggi affronta questi casi.
A cura di: Professor Pietro Gheller
Optometrista SOptI-FIACLE
Docente di Contattologia
Ist. Sup. di Ottica e Optometria (Bologna)
A. c. Corso di Laurea in Ottica e Optometria Università di Padova
Bibliografia
- Rosenthal P, Cotter J. Treatment of persistent corneal epithelial defect with extended wear of a fluid-ventilated gas-permeable scleral contact lens. Am J Opthlmol 2000; 130: 33-41.
- Kok JH, Visser R. Treatment of ocular surface disorders and dry eye with high gas-permeable scleral lenses. Cornea 1992; 11:518-522.
- Pullum KW, Withiting MA, Buckley RJ. Scleral contact lens: The expanding role. Cornea 2005; 24:269-277.
- Phillips AJ. Can true monocular keratoconus occur? Clinic Exp Optom 2003; 86(6):309-402.
- Korb DR, Finnemore DM. Apical changes and scarring in keratoconus as related to contact lens fitting techniques. J Am Optom Assoc 53(3):199-205.
- Moss HI. The contour principle in corneal contact lens prescribing for keratoconus. J Am Optom Assoc 1959; 30:570-572.
- Arias VC, Liberatore JC, Voss EH, Arias MC. A new technique of fitting contact lenses on keratoconus. Contacto 1959; 3:393-415.
- Leung KKY. RGP fitting philosophies for keratoconus. Clin Exp Optom 1999; 82(6):230-235.
- Rubinstein MP, Sud S. The use of hybrid lens in management of the irregular cornea. Contact Lens Anterior Eye 1999; 22(3):87-90.
- Hewett L, Hewett P. Clinical impression of softperm contact lens. Clinical Exp Optom 1991; 74(4):130-132.
- O’Donnell C, Maldonado-Codina C. A hyper – Dk piggy back contact lens system for keratoconus. Eye Contact Lens 2004; 30(1):44-48.
- Zadnik K, Barr JT, Steger-May K. The Collaborative Longitudinal Evaluation of Keratoconus (CLEK) Study Group. Optom Vis Sci 2004; 81(3):182-188.
- Cotter J, Rosenthal P. Scleral contact lens. Journal Am Optom Assoc 1998; 69:33-40.
- Segal O, Barkana Y, Hourovitz D. Scleral contact lens may help where other modalities fail. Cornea 2003; 22(4):308-310.
- Ruben M, Trodd C. Scleral lens in keratoconus. Contact Interoc Med J 1999; 2(1):18-20.
- Ozbek Z, Cohen EJ. Use of intralimbal rigid gas-permeable lenses for pellucid marginal degeneration, keratoconus, and after penetrating keratoplasty. Eye Contact Lens 2006; 32(1):33-6.
- Phillips AJ, Speedwell L. Contact Lens. Butterwoth V ed. 2006; 460-470.
- Pullum KW, Buckley RJ. A Study of 530 patients referred for rigid gas permeable scleral contact lens assessment. Cornea 1997; 16(6):612-622.
